Выбор ткани и фурнитуры для детского комбинезона
Правильный выбор материалов — залог комфорта и безопасности малыша в новом комбинезоне. На что обратить внимание при покупке ткани и фурнитуры:
- Для верха комбинезона подойдет мягкий трикотаж, флис, велсофт или плюш. Эти ткани приятны на ощупь и хорошо сохраняют тепло.
- В качестве подкладки используйте натуральные гипоаллергенные материалы — хлопок, фланель, интерлок.
- Для утепления выбирайте синтепон плотностью 100-150 г/м2. Он легкий и хорошо держит форму.
- Застежки должны быть качественными и безопасными — используйте кнопки с пластиковыми шляпками или потайные молнии.
- Резинки и ленты подбирайте мягкие, не перетягивающие нежную кожу ребенка.
Как снять мерки для построения выкройки комбинезона
Для построения точной выкройки важно правильно снять мерки с малыша. Основные замеры для пошива комбинезона:

- Рост — от макушки до пяток
- Обхват груди — по самой выступающей части
- Обхват талии
- Длина рукава — от плечевой точки до запястья
- Длина ноги по внутреннему шву — от промежности до пятки
Прибавьте к меркам 2-3 см на свободу облегания и рост ребенка. Для зимнего комбинезона учитывайте дополнительно 1-1,5 см на утеплитель.
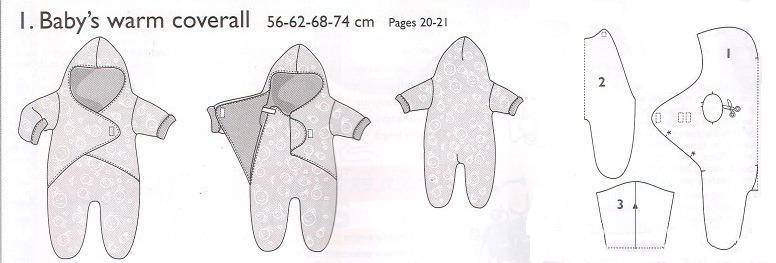
Пошаговая инструкция по пошиву комбинезона для новорожденного
Рассмотрим основные этапы изготовления простого комбинезона с капюшоном:
- Выкроите детали верха, подкладки и утеплителя по построенным лекалам.
- Сострочите плечевые и боковые швы верха и подкладки.
- Вшейте рукава в открытые проймы.
- Пристрочите утеплитель к верху комбинезона.
- Соедините верх и подкладку по горловине, низу рукавов и штанин.
- Вшейте застежку-молнию или кнопки по центральному шву.
- Сформируйте капюшон и пристрочите его к горловине.
- Обработайте все срезы и пришейте манжеты.
Особенности пошива зимнего комбинезона для новорожденного
При изготовлении теплого комбинезона для зимы учитывайте следующие моменты:

- Используйте более плотный утеплитель — синтепон 200-250 г/м2.
- Сделайте двойную подкладку — из флиса и хлопка.
- Предусмотрите ветрозащитные планки для молнии.
- Добавьте отстегивающийся капюшон с опушкой.
- Вшейте эластичные манжеты в рукава и штанины.
Выкройки комбинезонов для новорожденных разных фасонов
Существует множество вариантов кроя детских комбинезонов. Рассмотрим самые популярные модели:
Комбинезон-конверт
Удобная модель для самых маленьких. Имеет цельнокроеную спинку и полочки, застегивается на молнию или кнопки по всей длине. Ножки и ручки малыша остаются свободными.
Комбинезон с закрытыми ножками
Классический вариант для прогулок. Оснащен капюшоном, длинными рукавами и штанинами с манжетами. Застегивается спереди на молнию.
Комбинезон-трансформер
Универсальная модель «2 в 1». Нижняя часть отстегивается, превращая комбинезон в куртку. Подходит для разных сезонов.
Советы по декорированию детского комбинезона
Несколько идей, как сделать комбинезон для малыша более оригинальным:
- Добавьте контрастные вставки на рукавах, капюшоне, штанинах.
- Украсьте аппликациями из фетра или вышивкой.
- Пришейте забавные ушки к капюшону.
- Используйте декоративные кнопки и пуговицы.
- Оформите изделие рюшами, оборками, бантиками.
Распространенные ошибки при пошиве детских комбинезонов
Чего следует избегать при самостоятельном изготовлении комбинезона для новорожденного:
- Использование синтетических тканей, вызывающих аллергию.
- Неправильный расчет припусков на швы и свободное облегание.
- Применение грубой или колючей фурнитуры.
- Слишком тугая резинка на манжетах и поясе.
- Некачественная обработка швов, которые могут натирать кожу.
Как ухаживать за детским комбинезоном
Рекомендации по уходу за сшитым своими руками комбинезоном:
- Стирайте при температуре не выше 40°C мягкими детскими средствами.
- Не используйте отбеливатели и агрессивные пятновыводители.
- Сушите в расправленном виде вдали от нагревательных приборов.
- Гладьте с изнаночной стороны при средней температуре.
- Храните в чистом проветриваемом месте.
Следуя этим простым правилам, вы сможете сохранить комбинезон в хорошем состоянии надолго.